- Norton et al. Am J Obstet Gynecol. 2012 Aug;207(2):137.e1-8.
- Nicolaides et al. Am J Obstet Gynecol. 2012 Nov;207(5):374.e1-6.
- Ashoor et al. Ultrasound Obstet Gynecol. 2013 Jan;41(1):21-5.
- Verweij et al. Prenat Diagn. 2013 Oct;33(10):996-1001.
- Ashoor et al. Am J Obstet Gynecol. 2012 Apr;206(4):322.e1-5.
- Sparks et al. Am J Obstet Gynecol. 2012 Apr;206(4):319.e1-9.
- Gil et al. Fetal Diagn Ther. 2014;35:204-11.
- Nicolaides et al. Fetal Diagn Ther. 2014;35(1):1-6.
- Hooks et al. Prenat Diagn. 2014 May;34(5):496-9.
- Sparks et al. Prenat Diagn. 2012 Jan;32(1):3-9.
- Norton M, et al, N Engl J Med. 2015 Apr 23;372(17):1589-97.
- Data on file, Ariosa
- Stokowski, et al. N Engl J Med 2015 Apr 23;37217:1589-97
- White K, et al. Performance of targeted cfDNA analysis with microarray quantitation for assessment of fetal sex and sex chromosome aneuploidy risk. Presented at ACMG, Tampa FL March 2016
- ACOG Practice Bulletin No. 77. Obstet Gynecol 2007;109:217-27.
- http://phprimer.afmc.ca/Part2-MethodsStudyingHealth/Chapter6MethodsMeasuringHealth/Interpretingtestsonindividuals
- Wang E, et al. Prenat Diagn. 2013 Jul;33(7):662-6.
Omfattande blindade prospektiva studier publicerade
Harmony Prenatal test har studerats i stor utsträckning, inklusive 11 blindade publicerade valideringsstudier.1-11
I publicerade, blindade, prospektiva studier, med över 22 000 gravida kvinnor i åldrarna 18 till 50 år, visade Harmony exceptionell känslighet och specificitet.1-2,4,7,11
Harmony microarray-baserad prestanda

Harmony är validerad för gravida kvinnor i alla åldrar och riskgrupper* och betrodd av kliniker över hela världen.
- Harmony har studerats ingående i blindade prospektiva studier med mer än 22 000 kvinnor i alla åldrar.1-2,4,7,11
- Kliniker i mer än 100 länder har litat på Harmony NIPT för att testa mer än 3 000 000 graviditeter.12
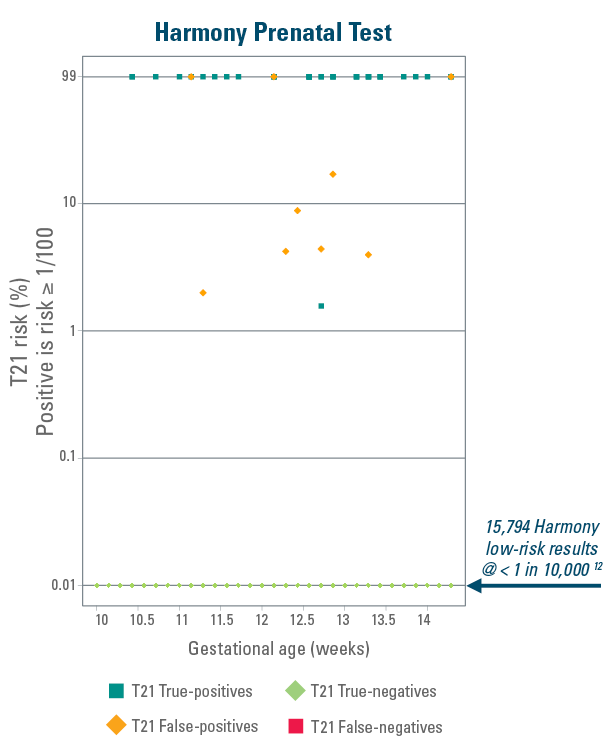
Harmony NIPT visar tydlig skillnad mellan resultat för hög sannolikhet och låg sannolikhet.12
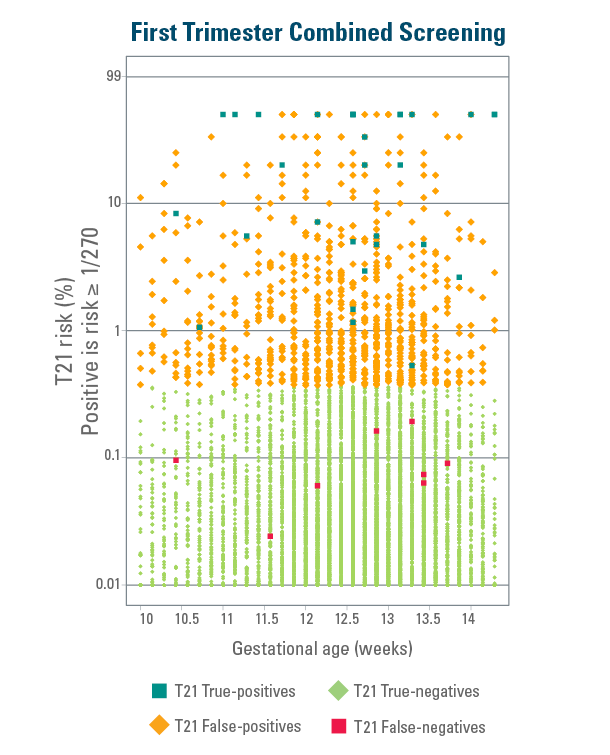
Nedanstående diagram representerar data från en blindad prospektiv head-to-head jämförelsestudie av screening i första trimestern (KUB*) mot Harmony NIPT.11-12
Data representerar 15 841 patienter från en generell population.12
Harmony ger tydliga resultat för trisomi 21 sannolikhet och genererar en bred separation mellan värden för hög respektive låg sannolikhet, med endast mycket sällsynt) falskt positiva resultat (färre än 1 av 1000).12
* Serum PAPP-A, total eller fri ß-hCG och nackuppklarning
Exceptionellt positivt prediktivt värde (PPV)
Harmony har extremt låg frekvens av falskt positiva resultat; mindre än 0,1% av alla som tar testet får ett falskt provsvar. Detta eftersom de allra flesta får ett negativt provsvar (låg sannolikhet för trisomi).
Positivt Prediktivt Värde (PPV) däremot, anger sannolikheten att ett positivt testresultat är en korrekt. PPV varierar beroende på sannolikheten/prevalensen för händelsen. Eftersom trisomi 13, 18 och 21 har högre prevelens bland gravida kvinnor i högre ålder, beror PPV även på kvinnans ålder i dessa fallen.
Som ett exempel ligger PPV för trisomi 21 på 91% i graviditeter hos kvinnor som är 35 år, där förekomsten av trisomi 21 är 1 på 250.1 I motsats till detta är PPV för KUB i samma population 6%.15 Eftersom PPV för NIPT aldrig är 100%, krävs alltid invasiv provtagning (fostervatten- eller moderkaksprov) för att veta säkert.
Nedan följer en tabell med exempel på hur PPV skiljer sig mellan de olika kromosomavvikelserna, och kvinnans ålder, för Harmony NIPT:
| 30 år | 33 år | 35 år | 40 år | |
| T21 | 78,4% | 86,2% | 91,2% | 98,0% |
| T18 | 70,7% | 76,9% | 83,1% | 96,0% |
| T13 | 46,1% | 54,8% | 64,2% | 86,5% |
| T21/T18/T13 (sammanlagt) | 72,5% | 80,9% | 87,3% | 96,9% |
| Sex chromosome triploidies | 36,4% | 36,4% | 36,4% | 36,4% |
| Monosomy X | 28,6% | 28,6% | 28,6% | 28,6% |
| 22q11.2 | 11,0% | 11,0% | 11,0% | 11,0% |
Prevalens av 22q11.2 räknat till 1/1524*
* Dar P, et al. Multicenter prospective study of SNP-based cfDNA for 22q11.2 deletion in 18,289 pregnancies with genetic confirmation [abstract]. Society for Maternal-Fetal Medicine. Virtual Meeting. Oral Presentation 67. Jan. 25-30, 2021.
Positivt prediktivt värde (PPV) och incidens
PPV beror på förekomsten av det tillstånd som testas. Desto ovanligare tillstånd, desto större sannolikhet ett positivt resultat är en ”falsk positiv”.16
Testning för extremt sällsynta sjukdomar (incidens 1 på 10 000) i ett rutintest kan:
- Öka den kumulativa falskt positiv frekvensen hos hela testet
- Väsentligen sänka det totala PPV för testet
Mikrodeletionen 22q11.2 förekommer hos ca 1 av 4 000 födda barn. Analys av 22q11.2 medför ca 0,5 % falskt positiva svar men kan vara kliniskt relevant att analysera för. Analys av sällsyntare tillstånd med NIPT medför kraftigt sänkt PPV.
Den procentuella andelen foster DNA i det cell-fria DNAt mäts i varje prov, och rapporteras. Om fraktionen fosterDNA är alltför låg för tillförlitlig analys, under 4%, kommer inga resultat att rapporteras men omprovtagning kommer att erbjudas. De allra flesta prover som tagna efter 10 veckors graviditet innehåller en tillräcklig andel foster cfDNA för att möjliggöra tillförlitliga kliniska resultat. Wang et al visade att mindre än 2% av de gravida kvinnorna hade otillräcklig foster cfDNA vid den första provtagningen.17 Majoriteten av kvinnorna där omprov togs hade mer än 4% fetalt fraktion av cfDNA vid den andra provstagningen. Ökande vikt hos modern är förknippad med lägre fetal fraktion av cfDNA.



